大腸がんは「予防可能ながん」です
― 大腸ポリープ切除による発がん抑制と精密検査の重要性 ―
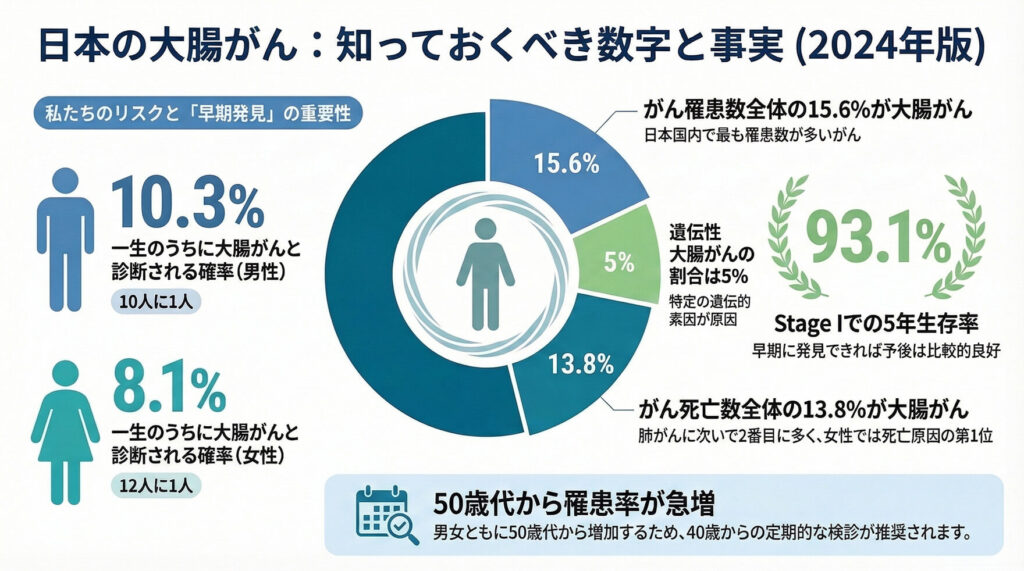
日本では年間15万人以上が大腸がんと診断されており、男女合わせた罹患数は国内第1位のがんです。しかし、大腸がんは適切な介入により「予防」および「早期治癒」が十分に期待できる疾患でもあります。
大腸がんのリスク因子
以下に該当する方は、統計学的・医学的に大腸がんの発症リスクが高いことが示されています。
- 年齢: 50歳代から罹患率が顕著に増加します。
- 家族歴: 全大腸がんの約5%は遺伝性素因(家族性大腸腺腫症やリンチ症候群など)が関与しています。
- 腺腫の既往: 過去に大腸腺腫(adenoma)を指摘された方は、多発・再発のリスクを考慮したサーベイランスが必要です。
- 便潜血検査(FIT)陽性: 大腸がん検診の標準とされる免疫法での陽性判定は、精密検査(全大腸内視鏡検査)の絶対的適応です。
- 炎症性腸疾患: 潰瘍性大腸炎やクローン病などの慢性的な炎症は、発がん経路(colitic cancer)のリスクとなります。
- 肥満・メタボリックシンドローム: BMI 25kg/㎡以上の肥満やウエスト周囲径の増加は、インスリン抵抗性を介して発がんを促進する「ほぼ確実」な因子です。
👉 “サイレントキャンサー”:早期大腸がんは自覚症状がほとんどありません。症状が出現した時点では、壁深達度が進展した進行がんである可能性が高くなります。
大腸がんになりやすい生活習慣とは
疫学研究により、以下の生活習慣が大腸がんのリスクを「確実」または「ほぼ確実」に高めることが証明されています。
- 赤肉(牛・豚・羊)・加工肉(ハム・ソーセージなど): 過剰摂取はリスク因子とされています。
- 飲酒: アルコールの代謝産物であるアセトアルデヒドの曝露が発がんに関与します。
- 喫煙: 日本人において大腸がんの「確実」なリスク因子と評価されています。
- 運動不足: 中等度から強度の身体活動は結腸がんのリスクを低下させるため、活動不足はリスクとなります。
なぜ「ポリープ切除」ががん予防になるのか
大腸がんの発生には、主に以下の経路があります。
- Adenoma-carcinoma sequence: 良性の腺腫(ポリープ)が段階的に遺伝子異常を獲得し、癌化する主要な経路です。
- Serrated pathway: 鋸歯状病変(SSL等)を前駆病変とする経路です。
内視鏡検査(大腸カメラ)において、これらの前がん病変をポリープの段階で発見し、内視鏡的切除(ポリペクトミーやEMR)を行うことで、将来の大腸がん罹患および死亡を有意に抑制できることが証明されています。
👉 大腸内視鏡検査 = 「早期発見」+「発がん予防(二次予防)」
大腸内視鏡検査の必要性と予後
- 高い生存率: 早期(Stage I)で発見された場合の5年生存率は93%に達します。
- 進行例のリスク: 進行するとリンパ節転移や他臓器(肝、肺など)への遠隔転移をきたし、複雑な外科手術や薬物療法が必要となります。
- 精密検査の完遂: 便潜血陽性後の精密検査受診が不十分だと、検診の死亡率減少効果が損なわれるため、全大腸内視鏡検査による精査が必須です。
スクリーニングおよび精密検査の適応
- 40歳以上で一度も検査を受けていない方(40歳以上は年1回の便潜血検査が推奨されます)。
- 便潜血検査で「陽性(要精査)」と判定された方。
- 便通異常: 血便、便の狭小化、便通変化、腹部膨満感が持続する方。
- 原因不明の貧血: 右側結腸がんは無症状のまま鉄欠乏性貧血で進行する場合があります。
当院の大腸内視鏡検査
- 苦痛の少ない検査: 鎮静剤の使用により、不快感や疼痛を最小限に抑えた検査を実施します。
- 高度な診断技術: NBI(画像強調観察)や拡大内視鏡を用い、切除の必要性をミリ単位で診断します。
- 低侵襲治療: EMR(内視鏡的粘膜切除術)等による日帰りポリープ切除に対応しています。
- 専門医による責任施行: 日本消化器内視鏡学会専門医が、微小な病変(LSTなど)も見逃さない精緻な観察を行います。
大腸がんは、「ポリープの段階で適切に処置をすれば、防ぐことができるがん」です。 一生のうちに約10人に1人が診断される身近な病気だからこそ、無症状のうちに検査を受けることが、あなたとご家族の未来を守ることにつながります。
自由ヶ丘メディカル内視鏡クリニック
(Web予約・事前相談を承っております)
